19:48 Исправление посттравматических или после операционных деформаций |
Исправление посттравматических деформаций составляет наиболее обширную главу практического содержания пластической хирургии. Однако, редко встречаемся с выраженными посттравматическими деформациями в области женских наружных половых органов. Последующая деформация вульвы после травмы; которую я имел возможность оперировать, демонстрирует одну из возможностей успешного применения принципов пластической хирургии в оперативной гинекологии:
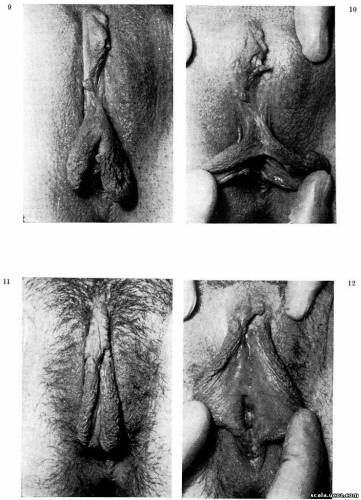
Больная P. Л, 19 лет, ист. № 243/63/1. Речь шла о девушке, которая год тому назад при катании на санках наехала на дерево и тяжело поранилась в области гениталий. Лечилась по поводу разрывов вульвы в гинекологической клинике. Хотя рана зажила, однако выраженная посттравматическая деформация причиняет ей затруднения даже боли при ходьбе. Состояние при поступлении (рис. 9, 10): Обе малые половые губы смещены дистально ко входу во влагалище, сращены между собой в продольный рубец, прикрывающий клитор и оттуда дистально примерно на 3 см. У переднего края входа во влагалище малые половые губы фартукообразно свисают, прикрывая интроитус и наружное отверстие уретры, и создают впечатление избытка ткани в этом месте. Но эта деформация образовалась в результате ошибочного сшивания половых губ при перичной обработке раны, когда малые половые губы не были правильно смещены на свое прежнее место, а прижили в таком, как бы свернутом состоянии. Рис. 9, 10. Деформация вульвы после травмы у 19-летней девушки. Обе малые половые губы скручены дистально ко входу во влагалище, сращены в продольный рубец, который прикрывает клитор.
Рис. 11, 12. Та же больная: Состояние после операции и заживления показывает абсолютно нормальные конфигурации вульвы. При реконструктивной операции мы применили общий принцип пластической хирургии лапидарно определенный Gillies «Репонируй ткань, которая неповреждена, в ее исходное положение и здесь ее укрепи!» Под общим наркозом мы рассекли и устранили продольный рубец между наружным отверстием уретры и предполагаемым местом glandis clitoridis. После этого рассечения клитор обнажен, проксимальные края малых губ приподняты после освобождения их от дна из своего исходного места, куда прижилось после травмы, и пришиты к месту правильного положения так, что их верхние мобилизованные края пришиты над клитором к остаткам навеса, которые тут сохранились. Малые губы были таким образом репонированы в правильное положение. Избыток слизистой по наружным сторонам малых срамных губ в проксимальных частях несколько редуцированы. Пациентка выздоровела, заживление швов первичным натяжением и на 16 день после операции выписана. При контрольном осмотре обнаружена абсолютно правильная конфигурация вульвы, пациентка не предъявляет жалоб (рис. 11, 12). Приведенный принцип нужно постоянно иметь ввиду всякий раз, когда стремимся восстановить нормальную анатомическую форму и физиологическую функцию женских половых органов, была ли травмирована, последствия ли болезни, или врожденный порок. Кроме того необходимо тщательно распрепарировать и совместно сшить те ткани, которые анатомически однородные. Оправданность этого требования вытекает из метода, которым мы реконструировали промежность и отстранили ректовестибулярный свищ у 20-летней девушки, до этого дважды не вполне успешно оперированной в другом институте по поводу врожденной эктопии заднего прохода. Больная Ч. Е., 20 лет, ист. № 31497/пл. Оперирована в 18-месячном возрасте, потом в 9 лет, видимо, по поводу врожденной атрезии ануса с вестибулярным свищем. Хирург хотя и образовал анальное отверстие в правильном положении, но ни второй операцией ему не удалось закрыть свищ. Пациентка инконтинентна, большая часть стула отходит вестибулярным свищем. От раннего детства страдает упорным запором. Опорожнение стула через длительные интервалы, и, тем самым, в определенной мере прикрывает и компенсирует недержание. Состояние при поступлении (рис. 13): Состояние после операции эктопии заднего прохода в преддверие влагалища. Наружные половые органы развиты правильно, однако, промежность отсутствует, а на ее месте имеется только неправильно зарубцевавшаяся ткань. Слизистая задней части интроитуса стянута до анального отверстия. Пространство задней стенки малых половых губ поперечно и несколько косо перекрыто узким кожным мостиком. Под ним зияет широкое устье эпителизированного канала выходящего из преддверия. Перед анальным отверстием имеется следующий, тоже поперечно расположенный мостик со слизистой и под ним снова открывается свищ, через который зондом можно проникнуть свободно в просвет прямой кишки, примерно на 2,5 см над анальным отверстием. Ректовагинальная перегородка истончена в дистальном отделе, значительно склерозирована. В преддверии вагины открывается устье следующего широкого свища, соединяющегося с ампулой прямой кишки. При пальцевом обследовании кажется, что наружный сфинктер в передней части прерван. Мы были поставлены перед задачей устранить ректовагинальные свищи, восстановить непрерывность сфинктера и образовать достаточно высокую промежность. Прежде всего мы иссекли на промежности описанные кожные мостики. Потом удалили рубец на месте промежности и дистальной части ректовагинальной перегородки с описанными свищами, их выстелку мы тщательно экстирпировали. Дефект, который имел аналогичный вид, как полный разрыв промежности третьей степени в родах, достигает по передней стенке прямой кишки на глубину примерно 4 см., проникает на всем протяжении промежности, перед дорзальной частью левой малой половой губы по задней стенке влагалища. Сфинктер в своей передней части четко отсутствует. Мы распрепарировали дно дефекта в стороны и отыскали мышечные волокна в месте наружного сфинктера, а также с обеих сторон и пучки m. levatorisani. Переднюю стенку ампулы прямой кишки ушили более толстыми кетгутовыми швами. Над ней двуслойно реконструировали сфинктер и восстановили непрерывность его циркулярных мышечных волокон. После сшивания задней и левой стенок влагалища в двух слоях сшили mm. levatores ani и подкожную клетчатку промежности. При сшивании промежности мы сместили ткань с обеих сторон и сшили кожу, после обмена клиновидных лоскутов, силоновыми швами. Высота промежности доходила теперь до 6 см (рис. 14). Заживление раны первичным натяжением. При контрольном осмотре через 4 месяца пациентка никаких жалоб не предъявляет, полностью удерживает стул и газы, запоры прекратились. При обследовании промежность достаточно высокая, податливая, непрерывность сфинктера восстановлена (рис. 15). 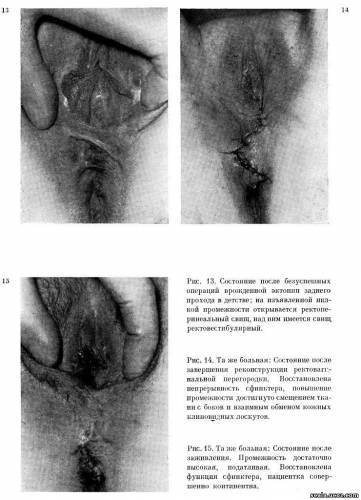 У обеих предыдущих пациенток мы достигли желаемого результата, т. е. совершенной формы и функции пораженной области всего лишь репозицией дислоцированной ткани в правильное положение и восстановление ее первоначальной обычной непрерывности. Как уже было сказано, с выраженными деформациями женских наружных половых органов, у более молодых женщин, встречаемся относительно редко. Имеем в виду прежде всего деформации приобретенные, вызванные травмой или болезнью. Этими факторами вызываются повреждения, иногда с потерей ткани; последующим рубцеванием образуются деформации, которые — по своему распространению — как правило, сопровождаются функциональными нарушениями. При устранении деформации тем не менее выясняем, что в поврежденной области имеется недостаток ткани, а мы вынуждены ее должным образом заменить. Поэтому сотрудничество гинеколога с пластическим хирургом и здесь имеет свое оправдание. В качестве примера такого успешного вмешательства можем привести операцию у другой 21-летней девушки, которой мы местной пересадкой ткани с ближайшего окружения, заменили пенетрирующий дефект дистальной части левой малой половой губы, возникший после экстирпации нагноившейся кисты бартолиниовой железы. Больная Л. М., 21 год, ист. № 30 256/пл. Анамнез: Пять месяцев тому назад оперирована в гинекологической клинике по поводу кисты бартолиновой железы. После операции рана разошлась, нагноилась и образовался пенетрирующий дефект малой половой губы.
Состояние при поступлении (рис. 16): В нижней половине левой большой половой губы втянутый рубец и дефицит ткани после экстирпации кисты бартолиниовой железы. Рубец переходит на малую половую губу, в нижней половине который имеется эпителизированная перфорация, проходимая для пальца, открывающаяся в преддверие влагалища. Вся область левой нижней половины влагалищного отверстия рубцово сморщена и втянута вглубь. Операция: Под общим наркозом наружное отверстие перфорации малой половой губы кругообразно обрезали по наружной стороне при большой половой губе так, что был оставлен по направлению к перфорации избыток слизистой в виде лоскутика, которым можно было образовать внутренний покров первоначальной перфорации. Лоскутик пришит к освеженному противоположному краю первоначальной малой половой губы, и перфорация им закрыта. Шов был подшит вторым слоем по наружной стороне подкожной клетчаткой, полученной широкой мобилизацией рубцовой ткани (рис. 17). Теперь хорошо виден тканевой дефект в нижней половине левой большой половой губы. Мы дополнили его местным смещением, обменом транспозиционного лоскута, полученного снаружи от большой половой губы, с основанием расположенным дистально, смещенного в медиальном направлении в дефект (рис. 17, 18). Больная совершенно излечилась. При контрольном осмотре через 3 месяца конфигурация половых губ и преддверия влагалища правильная, симметричная. Пациентка жалоб не предъявляет (рис. 19). Иногда уместно применить для исправления деформации наружных гениталий свободную пересадку кожного лоскута. Мы встретились с необычайной деформацией вульвы, которая представляет интерес в отношении причины возникновения и способа восстановления. 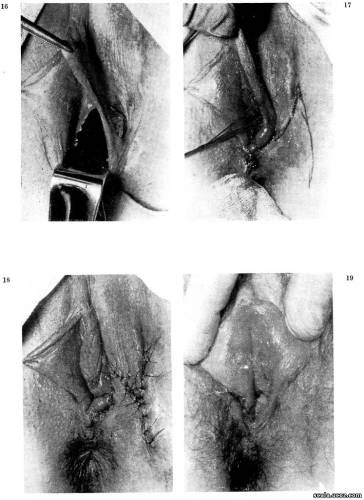 Рис. 16. Пенетрирующий дефект дистальной части левой малой половой губы после экстирпации нагноившейся кисты бартолиниовой железы. Рис. 17. Та же больная: Замена дефекта левой малой половой губы местным смещением ткани с прилегающих отделов (намечен объем смещаемого лоскута). Рис. 18. Та же больная. Состояние после завершения операции. Дефект в дистальной части левой губы выполнен тканью медиально смещенного лоскута, вторичный дефект закрыт взаимным обменом лоскутов. Рис. 19. Та же больная: Состояние после заживления, контроль через 3 месяца: конфигурация губ и преддверия правильная и соразмерная. Больная Л. Д., 19 лет, ист. № 1960/70/1. Девушка страдала обширным рубцовым стенозом входа во влагалище и полной атрофией вульвы. Состояние при поступлении видно на рис. 20. В месте пудендальной бороздки свисает рубцовая полоска, в которой сросшиеся большие половые губы, полностью атрофированные без подкожной жировой клетчатки. Атрофия вульвы такой степени, что эта область покрыта всего лишь тонкой пергаментной, белесовато покрытой кожей. Клитор в рубце не пальпируется. Из входа во влагалище осталась щель в сагитальной плоскости, проходимая для кончика мизинца. Атрофированная рубцеватая слизистая у краев стенозированного входа переходит при разведении во влагалище, которое кажется не измененным. На переднем полюсе щели открывается наружное отверстие уретры.
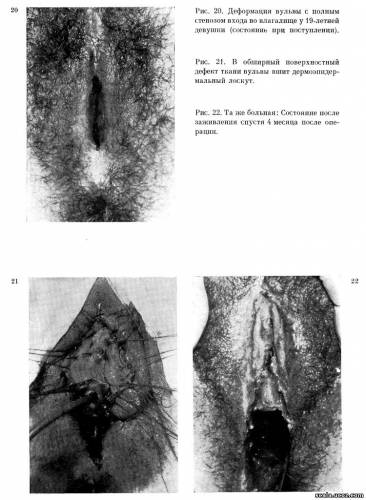 Из анамнеза мы выяснили, что заболела 10 лет тому назад, когда девятилетней девочкой лечилась в детском гинекологическом отделении с диагнозом: Leucoplakia vulvae et excoriationes при нормальной микробиальной картине влагалищного содержимого. В лечении тогда применяли таргезин, ляпизацию дефекта и argentumnitrat, аппликованный, наконец, в мази. После безуспешного лечения в течение месяца девочку перевели на кожное отделение, где гистологически установили в области вульвы lichen sclerosus et atroficus в ранней стадии, лечилась консервативно (эревит в эмульсии, рибофлавин, фолиевая кислота). Через 10 лет больная поступила в I акушерско-гинекологическую клинику с описанным состоянием. Для выяснения этиологии этого состояния произведена биопсия из правой стороны атрофированной вульвы. Результат показал относительно молодой рубец с рыхлым эпидермисом. Признаков, свидетельствующих о склерозирующем лишае или лейкоплакии, не обнаружено. Потому, что речь шла, по-видимому, о стационарном состоянии, а девушке уже исполнилось 19 лет, необходимо было исправить наружные половые органы в такой степени, чтобы восстановить анатомически правильный вид вульвы и входа во влагалище и тем обеспечить девушке половую функцию. Обследование тогда мы заключили, что в детстве гистологически был подтвержден лишай, вероятно не вполне правильно леченный. Особенно ляпизация могла быть причиной усиленного рубцевания. Операция: После рассечения и расрепарирования свисящего рубца в пудендальной бороздке удалось в переднем полюсе раневой площадки обнаружить и выделить glans clitoridis и полоски, соответствующие малым половым губам. Разрез продолжили по обеим сторонам входа во влагалище дорзально по направлению к задней спайке. Вход во влагалище оставался, однако, чрезвычайно узким, едва проходимым для кончика мизинца. Поэтому мы расширили циркулярный стеноз входа во влагалище Z-пластикой с обеих сторон (см. ниже). После удаления рубцов и разведения больших половых губ предстал перед нами обширный поверхностный дефект выстилки наружных половых органов. Мы дополнили недостающий покров внутренней поверхности больших половых губ, выпрепарированных остатков малых половых губ, область вокруг клитора и оттуда дистально до наружного отверстия уретры, свободной пересадкой дермоэпидермального лоскута. Лоскут взяли в ягодичной области при помощи ножа Humby. Кожный лоскут вшили в дефект краевыми узловатыми швами, glans clitoridis и малые половые губы смоделировали отдельными швами, которыми одновременно фиксировали трансплантат ко дну. Компрессию трансплантата мы достигли марлевыми тампонами, через которые мы завязали боковые швы (рис. 21). Трансплантат на всем протяжении отлично прижил. Пациентка выписана через три недели, излеченная. Потом систематически проверялась. Совершенный результат наглядно показан на рис. 22. Анатомическое взаимоотношение наружных половых органов является абсолютно нормальным. При разведении больших половых губ обнажается клитор. Приживший трансплантат, несмотря на относительно короткий период после операции, податливый и мягкий. При осмотре с трудом отличающийся от окружающей слизистой, эпителизированный, чувствительный при дотрагивании. Вход во влагалище вполне свободно проходим для пальца. Хирургическое исправление приведенной деформации вульвы, хотя, быть может, относительно редкое, с помощью которого мы восстановили анатомический вид, а тем и функцию, вновь подтверждает принцип, который пластическая хирургия всегда последовательно проводит: дефект, т. е. недостающая ткань должна быть безусловно заменена, чтобы успешной была реконструкция. В описании операции предыдущей больной мы коснулись проблемы расширения стеноза входа во влагалище. Также и здесь мы применили способ, привычный в пластической хирургии: с помощью правильно размещенной Z-пластики, т. е. обмена кожных клиновидных лоскутов, обычно по обе стороны входа во влагалище, можем достаточно расширить стенозированный интронтус. Схема этапов операции — см. рис. 23. 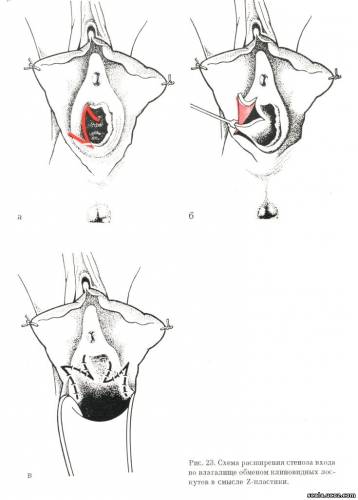 Больная С. Й., 31 год, ист. № 35 068/пл. Уже 9 лет замужем, утверждает, что уклоняется от половых сношении из-за болезненных ощущений. При гинекологическом обследовании обнаружен во входе во влагалище плотный рубцовый циркулярный гимен, достигающий при захвате пинцетом высоты до 1 см. Вход во влагалище пропускает палец. Операция: Под общим наркозом девственная плева во всем объеме циркулярно иссечена, вход во влагалище дилятирован. По бокам входа во влагалище проведена, после косых насечек Z-замена слизистых клиновидных лоскутов. Операцией вход во влагалище значительно расширен. Заживление первичным натяжением. При контрольном осмотре через 2 месяца вход во влагалище пропускает 2 пальца; при половых сношениях затруднений не отмечает (рис. 24, 25). 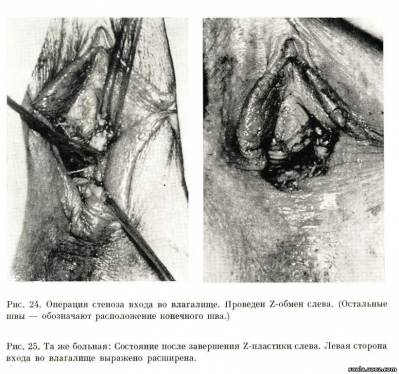 При серьезных стенозах входа во влагалище, вызванных, как правило, плотным циркулярным рубцом после предыдущей операции, конечно, не всегда достаточно такого простого вмешательства. Не остается ничего другого, как стенозирующий циркулярный пояс широко рассечь в стороны, а возникшие дефекты по сторонам входа во влагалище заполнить свободными трансплантатами кожи. Решительно отвергаем вмешательство, когда рассечение стенозирующего рубца оставляют заживлению вторичным натяжением. В таком случае рецидив рубцового стеноза почти верный. |
|
|