12:29 Операция внебрюшинного кесарева сечения |
Операция внебрюшинного кесарева сечения, произведенная впервые в 1805 г. Озиандером, а в 1806 г. Йоргом, оказалась технически сложной, трудновыполнимой и абсолютному большинству акушеров-гинекологов недоступной. Поэтому в свое время от этой операции отказались. В начале XX в. эту операцию пытались внедрить в практику Лацко, Дедерлайн, Кюстнер; в 1934 г.— Кабот, в 1972 г.— Е. Н. Морозов. Однако эти попытки были безуспешны.
Несмотря на научную и клиническую обоснованность операции внебрюшинного кесарева сечения, в настоящее время ее выполняют лишь в отдельных родовспомогательных учреждениях. В начале XIX в., когда не была известна этиология септических заболеваний, большинство авторов полагали, что операция опасна из-за возможного инфицирования брюшины. Однако с этим не все были согласны. Так, А.П. Губарев отмечал, что «вскрытие полости брюшины вовсе не увеличивает опасности распространения инфекции... Вся кишечная хирургия служит наглядным тому примером... Другое дело клетчатка... Всякий знает, как эта клетчатка легко инфицируется...» К. Н. Жмакин и Л. Г. Степанов также указывали, что «инфекция клетчатки не менее опасна, чем инфекция брюшины». Кроме того, при выполнении операции экстраперитонеального кесарева сечения возможно ранение брюшины, то есть вскрытие брюшной полости. В подобных случаях рекомендуют переходить на внутрибрюшинное кесарево сечение, с чем никак нельзя согласиться, так как проще и разумнее перейти на чрезбрюшинное кесарево сечение с герметической изоляцией брюшной полости.
Путем совершенствования оперативной техники частота ранений мочевого пузыря и даже отрыва его от шейки пузыря или мочеиспускательного канала может быть значительно уменьшена. По нашему мнению, экстраперитонеальное кесарево сечение как наиболее рациональный метод операции может быть рекомендовано для широкого внедрения в практику родовспомогательных учреждений наравне с методикой чрезбрюшинного кесарева сечения с герметической изоляцией брюшной полости. Эти обе методики имеют преимущества перед всеми другими методиками кесарева сечения, о чем более детально будет сказано ниже. Показания к операции. В родовспомогательных учреждениях нередко складываются ситуации, при которых родоразрешение через естественные родовые пути невозможно или нерационально, когда беременной или роженице при живом и жизнеспособном плоде угрожает развитие септической инфекции, или инфекция уже клинически выражена и продолжает прогрессировать. В подобных ситуациях сохранить жизнь ребенка и предупредить развитие перитонита и сепсиса у матери можно только с помощью операции кесарева сечения при условии сохранения герметичности брюшной полости и исключения возможности проникновения в нее инфицированного содержимого из половых органов. Основное показание к проведению внебрюшинного кесарева сечения — это угрожающая и клинически выраженная септическая инфекция при живом и жизнеспособном плоде: а) безводный период 12 ч и более; б) повышение температуры тела роженицы выше 37,6 °С; в) угроза развития амнионита и хорионамнионита (операция на шейке матки во время настоящей беременности) ; г) мочеполовые и кишечно-половые свищи; д) тяжелые проявления пиелонефрита и почечнокаменной болезни; е) остеомиелит и др. Операцию производят и по общепринятым показаниям к операции кесарева сечения и при наличии у роженицы лекарственной аллергии, особенно к антибиотикам. Противопоказания к операции: 1) начавшийся или совершившийся разрыв матки;
2) несостоятельность рубцов на матке после корпорального кесарева сечения и других операций;
3) преждевременная отслойка нормально расположенной плаценты;
4) признаки острого живота;
5) опухоли матки и яичников;
6) аномалии развития матки;
7) необходимость проведения операции стерилизации.
Акушерские условия: 1) живой и жизнеспособный плод;
2) согласие женщины на операцию;
3) опорожненный пищевой канал;
4) опорожненный мочевой пузырь.
Подготовка к операции. Произвести операцию внебрюшинного кесарева сечения, как и любую другую операцию в нижнем сегменте матки, беременной сложнее, чем роженице с начавшейся или хорошо развившейся родовой деятельностью, когда нижний сегмент шире, а стенки его тонкие; у беременной во время операции и кровоточивость тканей более выражена, чем у рожениц. Если внебрюшинное кесарево сечение планируют заблаговременно, то накануне женщине рекомендуется воздержаться от обеда и ужина, а перед операцией — не употреблять и жидкость (чай и др.). Тучным пациенткам накануне, днем или вечером, назначают внутрь 30—50 г касторового масла; на ночь и утром за 2—3 ч до операции — очистительную клизму. Беременным с нормальной массой тела можно рекомендовать только очищение кишечника с помощью очистительной клизмы на ночь и за 2—3 ч до операции и прием внутрь касторового масла. На ночь желательно назначить одно из снотворных средств. Перед неотложной операцией кесарева сечения следует обязательно очистить кишечник с помощью очистительной клизмы и опорожнить желудок с помощью зонда, а при необходимости и промыть его. Опорожнять мочевой пузырь перед операцией не следует.
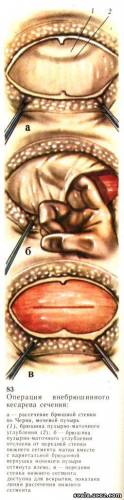
Обезболивание. Мы обычно проводим операции кесарева сечения под эпидуральной анестезией, для чего применяем тримекаин, иногда дикаин, а также под общим эндотрахеальным наркозом с использованием закиси азота и кислорода и в исключительных случаях — под местной инфильтрационной новокаиновой анестезией. К сожалению, совершенно безвредных наркотических и анестезирующих средств не существует, и все они проникают через гематоплацентарный барьер, поэтому следует оперировать быстро, так, чтобы от момента начала операции до извлечения ребенка проходило как можно меньше времени — не более 10 мин. Методика операции. Операцию выполняют в 4 этапа. 1-й этап. Кожу, подкожную основу и апоневроз рассекают по белой линии или поперек по надлобковой складке по Пфанненштилю, прямые мышцы живота разъединяют и широ-ко раздвигают в стороны. Наилучший доступ к околопузырной и околоматочной клетчатке, а следовательно, к нижнему сегменту матки создает рассечение брюшной стенки по Черни. По этой методике кожу, подкожную основу и апоневроз рассекают поперек за 3—6 см выше лона, как по методике Пфанненштиля, но, в отличие от последней, прямые мышцы живота при этом также рассекают поперек. Края апоневроза по белой линии захватывают зажимами Кохера и отсепаровывают кверху и книзу на 1,5—2 см. На указательном пальце рассекают поперек сначала одну, затем вторую прямую мышцу. Вследствие сокращения мышц кровотечения обычно не бывает, и операционная рана оказывается широко зияющей. Еще лучший доступ к нижнему сегменту матки можно создать рассечением брюшной стенки по Черни в нашей модификации (рис. 83, а). При этом разрез кожи и подкожной основы производят непосредственно у верхнего края лона, апоневроз и одновременно прямые мышцы живота не рассекают, а отсекают от верхнего края лона, концы разреза апоневроза заворачивают кверху. Отсеченные прямые мышцы живота, сокращаясь, оттягивают кверху и верхний край раны. Вследствие этого операционная рана и без ранорасширителей широко зияет, становится доступной для манипулирования не только предбрюшинная рыхлая соединительная ткань, но и околопузырная клетчатка. При этих условиях смещение париетальной брюшины кверху, натяжение верхушки мочевого пузыря и определение его контуров не встречает затруднений, а опасность ранения его исключается. 2-й этап. Подход к передней стенке нижнего сегмента матки. Мочевой пузырь смещают рукой вправо или влево, освобождая при этом переднюю стенку нижнего сегмента матки. Расслаивая околоматочную клетчатку, пальцы должны скользить сначала по боковой стенке края матки, затем по передней стенке нижнего ее сегмента. Так постепенно и осторожно подходят к брюшине пузырно-маточного углубления. При этом оттянутая кверху брюшина вместе с верхушкой мочевого пузыря должна быть смещена в сторону. Натянутые пальцами фасциальные перемычки следует рассечь ножницами, а двумя пальцами пройти под брюшиной пузырно-маточного углубления и верхушкой мочевого пузыря до противоположного края матки (рис. 83, б). Околоматочную клетчатку необходимо пальцами расслоить кверху до линии интимного прикрепления брюшины к матке. Пальцы при этом должны скользить по пузырной поверхности нижнего сегмента. Под отслоенный «мост» из брюшины пузырно-маточного углубления и верхушки мочевого пузыря для удобства и безопасности вскрытия нижнего сегмента следует подвести зеркало или подъемник и «мост» отвести вправо или влево, тем самым обнажив переднюю стенку нижнего сегмента. 3-й этап. Вскрытие нижнего сегмента матки и извлечение ребенка.
В месте, соответствующем наибольшей окружности головки (рис. 83, в), рассекают скальпелем переднюю стенку нижнего сегмента настолько осторожно, чтобы не ранить головку ребенка. Обоими указательными пальцами, введенными в раневое отверстие, переднюю стенку нижнего сегмента тупым путем расслаивают в стороны до крайних точек головки, чтобы образовавшееся отверстие соответствовало окружности головки. Если брюшная стенка вскрыта по Черни в нашей модификации, то необходимости в боковом зеркале, которым отводят прямую мышцу живота в сторону, нет; если же она вскрыта по другой методике, то боковое зеркало удаляют. Брюшину пузырно-маточного углубления с верхушкой мочевого пузыря, теперь уже опорожненного, удерживают отведенной в сторону, что способствует лучшему доступу к нижнему сегменту и облегчает манипулирование. Левую «акушерскую полуруку» хирург подводит под головку и вывихивает ее в операционную рану, затем головку захватывают плашмя обеими руками и осторожно выводят, при необходимости слегка надавливая на дно матки. Так продолжая тракции, приступают к выведению плечевого пояса, способствуя рождению сначала передней ручки, после чего уменьшенным размером плечики выводятся легче. Вы-ведение туловища ребенка трудностей не представляет. При тазовых предлежаниях ребенка выводят за ножку или за паховые сгибы. После извлечения ребенка отделяют от матери и обычно в стенку матки или внутривенно, через систему, с помощью которой вливают жидкость, вводят 1 мл 0,02 % раствора метилэргометрина или другого препарата маточных рожков, а при их отсутствии — 1 мл окситоцина (5 ЕД). Если операция выполнена правильно, то кровотечения из операционной раны не должно быть. Углы операционной раны нижнего сегмента приподнимают зажимами и прошивают узловатыми кетгутовыми швами, которые используют в качестве держалок. Слегка натянув пуповину, рукой, введенной в полость матки, отделяют и удаляют плаценту со всеми оболочками, которые захватывают зажимами и вовремя удаляют. Второй раз вводят руку в матку для контроля чистоты ее внутренней поверхности. Если плацентарная площадка неровная, с обрывками тканей, то необходимо осторожно, но тщательно большой тупой кюреткой соскоблить задержавшиеся ткани хориона. Особенно необходимо произвести это пациенткам, страдавшим поздним токсикозом беременных. Затем тампоном на корнцанге осушают полость матки, а вторым тампоном, обильно смоченным 10 % раствором цитраля в эфире для наркоза, протирают внутреннюю поверхность матки. Энергично сокращаясь, матка сразу же значительно уменьшается и становится плотной, а кровотечение, если оно было, прекращается. Кроме того, обработка раствором цитраля предупреждает развитие септических заболеваний. 4-й этап. Восстановление целости нижнего сегмента матки и брюшной стенки. Целость матки восстанавливают двухрядным кетгутовым швом: первый ряд непрерывного шва или узловатых швов соединяет края базального слоя эндометрия. Производя проколы иглой со стороны слизистой оболочки, швы завязывают, а узелки и концы кетгутовых нитей погружают в полость матки. Эта методика сшивания, разработанная и предложенная В. И. Ельцовым-Стрелковым и соавторами, обеспечивает герметичность шва и поэтому предупреждает возникновение септических осложнений. Можно герметически соединить края базального слоя эндометрия и простым непрерывным кетгутовым швом (кетгут № 1, 0, 00) или по Шмидену. Вторым рядом мышечно-мышечных швов (образующейся встречной складкой) закрывают первый ряд. Второй ряд может быть образован непрерывным швом или узловатыми швами. Перед началом восстановления целости операционной раны брюшной стенки следует удостовериться в отсутствии кровотечения, а если оно есть, то лигировать кровоточащие сосуды, осушить рану и проверить целость брюшины или мочевого пузыря. При обнаружении их повреждения необходимо немедленно восстановить целость поврежденного органа наложением кетгутовых швов. Околопузырную клетчатку и подкожную основу желательно дренировать, а рану послойно зашить и изолировать асептической повязкой. При выполнении этой операции время с момента рассечения брюшной стенки до извлечения ребенка не должно быть более 10 мин. Общая продолжительность операции не должна превышать 1 ч. Итак, основными моментами операции внебрюшинного кесарева сечения после подготовки операционного поля и обезболивания являются следующие: 1) рассечение брюшной стенки до предбрюшинной рыхлой соединительной ткани по одному из способов;
2) отсепаровка париетальной брюшины до верхушки мочевого пузыря;
3) отсепаровка брюшины пузырно-маточного углубления вместе с мочевым пузырем влево или вправо и обнажение передней стенки нижнего сегмента матки;
4) поперечный разрез нижнего сегмента;
5) извлечение ребенка;
6) удаление плаценты;
7) введение средств, стимулирующих сокращение мышечной оболочки матки, с кровезаменителем или кровью;
8) восстановление целости матки;
9) восстановление целости брюшной стенки, асептическая повязка.
Затруднения и возможные осложнения. 1. Затруднения могут возникнуть вследствие анатомических особенностей при низком расположении мочевого пузыря и брюшины пузырно-маточного углубления. В подобных случаях мы рекомендуем переходить на чрезбрюшинное кесарево сечение с изоляцией брюшной полости. Однако этой трудности можно избежать, если разрез брюшной стенки произвести по Черни в нашей модификации, при котором создается беспрепятственный доступ и к мочевому пузырю, и к брюшине пузырно-маточного углубления.
2. Затруднения при выведении головки можно избежать, если вскрывать переднюю стенку нижнего сегмента по наибольшей ее окружности, которая в свою очередь соответствует основанию большого сегмента. Это легче выполнить при хорошем доступе к нижнему сегменту матки. 3. При нарушении целости брюшины необходимо либо зашить отверстие, либо перейти на чрезбрюшинное кесарево сечение с изоляцией брюшной полости, но ни в коем случае не переходить на внутрибрюшинное выполнение операции. 4. При недостаточном смещении мочевого пузыря вместе со складкой париетальной брюшины может произойти ротация матки, а также смещение мочеточника и ранение его. Если повреждение мочеточника обнаружено сразу, следует имплантировать его в мочевой пузырь. Целость мочевого пузыря может быть нарушена при отсепаровке брюшины пузырно-маточного углубления и отведении его в сторону. Дефект следует сразу же зашить узловатыми кетгутовыми швами в 2—3 этажа. 5. Кровотечение из околопузырной клетчатки может возникнуть вследствие грубого манипулирования. Такое кровотечение легко остановить лигированием кровоточащих сосудов. Для этого необходимо всю раневую поверхность тщательно осушить, например салфеткой, смоченной горячим изотоническим раствором натрия хлорида. Такой временный гемостаз позволяет обнаружить поврежденные кровоточащие сосуды и лигировать их. При грубом расширении операционного отверстия в нижнем сегменте матки может произойти разрыв маточных сосудов. Своевременным наложением зажимов на поврежденные сосуды и лигированием их можно быстро устранить опасность возникновения кровотечения. Если в первые минуты это сделать не удалось, то обнаружить, а следовательно, и лигировать поврежденные сосуды становится труднее. 6. Возможно повреждение головки при затрудненном и грубом выведении ее. Это чаще всего бывает, когда вскрытие нижнего сегмента произведено разрезом недостаточной величины.
Преимущества операции внебрюшинного кесарева сечения. 1. Не происходит инфицирования брюшины, так как в брюшную полость не затекают околоплодные воды и меконий, смешанные с влагалищными выделениями.
2. Исключается возможность ранения органов брюшной полости (кишок). 3. Уменьшается кровопотеря во время операции. 4. Отсутствует возможность оставления инородных тел в брюшной полости. 5. Уменьшается длительность операции. 6. Отсутствует болевой синдром в послеоперационный период. 7. Наблюдается хорошее заживление раны матки. 8. Не нарушается функция кишечника и мочевых органов в послеоперационный период. 9. Отсутствует возможность развития послеоперационного перитонита даже при потенциальной и клинически выраженной инфекции. 10. Исключается возможность образования спаек в брюшной полости и развитие спаечной болезни. 11. При нагноении околоматочной (околопузырной) клетчатки возможно легкое опорожнение гнойника. Можно рекомендовать операцию внебрюшинного кесарева сечения для широкого внедрения в акушерскую практику, что будет способствовать сохранению здоровья матери и ребенка. |
|
|